2021���ٴ�����ҽʦ��Ů����ֳϵͳ����Ƶ����
1.���˺����γ�Ѫ��Ů����ֳ�ṹ�ǣ���������
2.�����빬��֮�ȣ��ഺ��ǰΪ1��2�����긾ŮΪ2��1�����긾ŮΪ1��1��
3.�������ӹ�Ͽ������չ�䳤������ĩ�ڿɴ�7��10cm���γ��ӹ��¶Σ���Ϊ������һ���֡�
4.�ӹ��ʹ�
|
�ʹ� |
���� |
|
Բ�ʹ� |
ά���ӹ���ǰ��λ�� |
|
���ʹ� |
�����ӹ�λ����ǻ�����λ�� |
|
���ʹ� |
�̶�����λ�ã������ӹ������´�����Ҫ�ʹ� |
|
�����ʹ� |
�����ǣ���ӹ����������ӹ�Բ�ʹ���ͬά���ӹ���ǰ��ǰ��λ |
����5.���м��ضԸ������ٵ�����
|
�� |
�Ƽ��� |
��� | |
|
������ |
ʹ�������ɳڡ����� |
ʹ�����ڱպ� | |
|
�����Һ |
���࣬ϡ��������˿ |
���١�����������˿ | |
|
���£������ֲ��״�� |
���£����������е���Բ�塱 | ||
|
�ӹ���Ĥ |
ʹ�ӹ���Ĥ����ͼ�����ֳ |
����ֳ��ת��Ϊ������ | |
|
�ӹ��� |
�ٽ��ӹ���ϸ�������ͷʴ�����������Ѫ�ˣ���ʹ��ά���ӹ������������ӹ�ƽ�����������ص������� |
�����ӹ�ƽ�����˷��Լ���������ص������� | |
|
�����ӹ����� | |||
|
���ѹ� |
�ٽ����ѹܼ��㷢������ǿ���ѹ�ƽ����������������� |
�������ѹ�ƽ��������������Ƶ�ʺ���� | |
|
������Ƥ |
�������ǻ���������ԭ |
�ӿ�������Ƥϸ������ | |
|
���٣�Эͬ�� |
��ʹ���ٹ���ֳ����ͷ��������ɫ |
�ٽ�����СҶ�����ݷ��� | |
6.ͣ��6��8��˫�������ӹ�Ͽ���������о������빬��֮���Ʋ���������Ϊ�ڼ�����
7.����Ԥ����
EDC���£���LMP���£���3����9��
EDC���գ���LMP���գ���7
8.���辶������������
�����ƽ��
|
��ھ��� |
������ʽ������ֵ |
��ϡ�Ӱ�� |
|
ǰ�� �����Ͼ��� |
�����⾶��18��20cm�� �ԽǾ���12.5��13cm�� |
�����⾶��18cm �ԽǾ���11.5cm ��ȷ�������խ�� Ӱ��̥ͷ���� |
|
�ᾶ |
�ļ��侶��23��26cm�� ���ռ侶��25��28cm�� |
|
|
� |
���й���ƽ��
|
�й��辶�� |
������ʽ������ֵ |
��ϡ�Ӱ�� |
|
ǰ�� |
||
|
�ᾶ |
���Ǽ��侶��10cm�� �����м����ȣ�����ָ�� |
���Ǽ��侶��10cm �����м����ȣ�����ָ ��ȷ���й�����խ |
������ƽ��
|
���ھ��� |
������ʽ |
��ϡ�Ӱ�� |
|
ǰ�� |
||
|
�ᾶ |
���ǽ�ڼ侶��8.5��9.5�� �ܹǹ��Ƕȣ�90�����ϣ� |
���ǽ�ڼ侶��7.5���ܹǹ��Ƕȣ�90�� �����ڿ�����խ ���ǽ�ڼ侶����ʸ״����15cm ��ȷ�������խ |
|
��ʸ״�� |
||
|
ǰʸ״�� |
����9.�쳣��������֢״�������ȡ���ʹ���쳣��¶��
����10.�����ڸ�Ѫѹ������ǰ�ڡ������������
|
���� |
������� |
|
�����ڸ�Ѫѹ |
����20�ܺ���ָ�Ѫѹ |
|
Ѫѹ������ѹ��140mmHg��/������ѹ��90mmHg������12���ڻָ������� | |
|
�ף����ԣ�-�� | |
|
ע�⣺����ȷ�� | |
|
����ǰ�� |
��Ҫ������������20�ܺ��������ѹ��140mmHg��/������ѹ��90mmHg |
|
Ҫô�������е������0.3g/24h��������ף����� | |
|
Ҫô�����������ϲ������κ�һ���ߣ� | |
|
��ѪС����٣�ѪС�壼100��109/L�� | |
|
���ι�����Ѫ��ת��øˮƽΪ����ֵ2�����ϣ� | |
|
����������Ѫ����ˮƽ����1.1mg/dl��Ϊ����ֵ2�����ϣ� | |
|
����ˮ�ף���˥���� | |
|
���·�����������ϵͳ�쳣���Ӿ��ϰ� | |
|
���� |
����ǰ�ڻ����Ϸ����鴤������������ԭ����� |
����11.̥�ļ���
|
���� |
�ٴ����� |
|
���ڼ��� |
̥ͷ��ѹ |
|
������� |
�����ѹ |
|
���ڼ��� |
̥�̹��ܼ��ˣ�̥�����ھ��� |
����12.̥�̹��ܼ��
|
��ⷽ�� |
�쳣ָ�� |
|
̥�� |
̥����10��/2Сʱ������ʾ̥�̹��ܼ��� |
|
�ⶨ�и����д����� |
�����ⶨ����10mg/24h �������ôƼ���/������E/C����ֵ��10 ������ʾ̥�̹��ܼ��� |
|
�ⶨ�и�Ѫ�����������ֵ |
��40mmol/L������ʾ̥�̹��ܼ��� |
|
�ⶨ�и�Ѫ��̥�������أ�HPL�� |
��4mg/L����ͻȻ����50% ������ʾ̥�̹��ܼ��� |
|
�����ؼ������飨OCT�� |
OCT���ԡ�����ʾ̥�̹��ܼ��� |
����13.������������
|
��һ���̣�0��10cm�� |
DZ���ڣ����ɹ�����4��6cm�� |
������һ�㲻����20Сʱ��������������14Сʱ |
|
��Ծ�ڣ�4��6cm��ʼ�����ڿ�ȫ�� |
���������ٶ�Ӧ��0.5cm/h | |
|
�ڶ����̣�̥������ڣ� |
���������Ӧ����3Сʱ����������Ӧ����2Сʱ��ʵʩӲĤ��������ʹ�ߣ����ڴ˻������ӳ�1Сʱ�������������Ӧ����4Сʱ����������Ӧ����3Сʱ | |
|
�������̣�̥������ڣ� |
��ʱ��5��15���ӣ�������30���� | |
����14.�����ܽ�
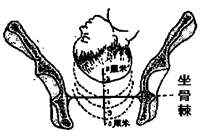
������S=-2���ϡ�����̥ͷδ���衢δ�νӡ���δͨ�����ƽ��
������S=-1��0�����������衢�νӡ����Ѿ�ͨ�����ƽ��
������S=-1��+1������̥ͷ����ͨ���й���(��ûͨ��)
������S=+3��+4������̥ͷ��ͨ���й��裬��������
����15.�쳣��������
|
DZ�����ӳ� |
����������20Сʱ����������14Сʱ����DZ�����ӳ� |
|
��Ծ���ӳ� |
�����������ٶȣ�0.5cm/h���ƻ�Ծ���ӳ� |
|
��Ծ��ͣ�� |
�����Ծ�ں��ڲ������Ŵ�4Сʱ���� |
|
�ڶ������ӳ� |
����������3Сʱ(ӲĤ��������ʹ����ʱ�Գ���4СʱΪ��)������������2Сʱ��δ���� |
|
̥ͷ�½��ӻ� |
��Ծ�����ڼ��ڶ����̣�̥ͷ�½��ٶ��� ������������1.0cm/h����������2.0cm/h |
|
̥ͷ�½�ͣ�� |
��Ծ������̥ͷͣ����ԭ�����½�1Сʱ���� |
|
�Ͳ� |
�ܲ��̳���24h |
����16.����¶�ķ������
|
�ν� |
�νӵ�̥ͷ���ߣ���� |
|
�νӺ�̥ͷ��͵㣺S����1��0 | |
|
�½� |
�½����̹ᴩ����ȫ���� |
|
���� |
������̥ͷ�����������ǰض�����Դ���С����ͨ������ |
|
����ת |
����ת��̥ͷ��ǰ��ת45º��ʹ̥ͷʸ״�������ǰ����һ�µĶ��� |
|
���� |
̥ͷ�����²��½���ܹ�������Եʱ |
|
�Գܹǹ�Ϊ֧�㣺��������ǡ��ڡ�������� | |
|
��� |
̥ͷ�����Ϊʹ̥ͷ��̥��ָ�������ϵ��̥ͷ������������ת45���Ϊ��λ |
|
����ת |
̥������ǻ�ڼ����½����Ҽ���ǰ��������ת45��ʱ��̥��˫�羶ת����������ǰ����һ�µķ���̥ͷ�������������������ת45�㣻�Ա���̥ͷ��̥��Ĵ�ֱ��ϵ����Ϊ����ת |
|
̥�� |
̥ͷ�������ת��̥��˫����������̥�弰̥����֫��֮ȡ��λ˳����� |
|
��� |
����17.���������������ͼ����ص�
|
���� |
�������� |
�������� |
��ȫ���� |
��ȫ���� |
|
��Ѫ |
�� |
���� |
�� |
�١��� |
|
��ʹ |
�� |
���� |
���� |
�� |
|
��֯�ų� |
�� |
�� |
���У����֣� |
�У���ȫ�� |
|
���� |
�� |
���� |
���Ż���֯���� |
�� |
|
�ӹ���С |
��������� |
�������������С |
������ |
�������Դ� |
|
B�� |
��̥��� |
��̥���� |
������֯ |
������ǻ |
|
hCG |
+�ζȸ� |
+�ζȵ� |
+�ζȵ� |
�C/+�ζȵ� |
|
���� |
�ɱ�̥ |
����ι� |
�����ι� |
���ش��� |
����18.�����ڲ���֢
|
�����Ѫ |
��ˮ˨�� |
�ӹ����� |
�����¶ /����Ѵ� | ||
|
���� �� ���� |
�������� ̥������ ���������� ��Ѫ�����ϰ� |
��ǿ������̥Ĥ���ơ�ǰ��̥�̡�̥��������ʹ����� |
����ǿ�� ���� ������ |
ͷ�費�ơ� ̥λ�쳣 | |
|
�ٴ� ���� |
̥�������24h�ڳ�Ѫ������500���ʹ�������ʧѪ������1000ml�� |
���ͣ�����Ѫ֢����Ѫѹ��Ѫѹ��ʧѪ�������ϣ�����Ѫ�����ϰ� |
������������ �¸���ѹʹ �������� Ѫ�� |
̥����������̥����ͻȻ�½� �ı���λ������̥��¶��̧���β���̥��Ѹ�ٻָ��������¶ ������鴥������״�� ������Ѵ� | |
|
���� |
������ |
���ݿ�ͬʱ������ֹ���� ������Ѫ�����ϰ�ʱ�������ӹ��г� |
���ƹ��� �����ʹ��� |
�θ�ͷ�͡�����̥��¶ �������ʹ��� | |
����19.��������
|
Э���Թ������� �������ԣ� |
��Э���Թ������� �������ԣ� | |
|
ԭ�� |
ͷ�費�ơ�̥λ�쳣 ����Ϊ�̷��� |
�������������С ����Ϊԭ�� |
|
�ص� |
��������ʱ��̡� ��Ъʱ�䳤 |
���Ե��ã� �ӹ��¶γ��������� |
|
�ٴ����� |
�����߷�ʱ��ѹ�����а��� |
�������¸�ʹ���ܰ���̥λ���壬�������꣬���� |
|
��ĸ����Ӱ�� |
��ǻ��ѹ���ͣ� ��ĸ��Ӱ��С |
��ǻ��ѹ���ߣ��������� |
|
�Բ��̵�Ӱ�� |
��Ծ�ں͵ڶ������ӳ� |
DZ�����ӳ� |
|
���� |
�����ǰ���£���ǿ�ӹ��������� ���˹���Ĥ�����ڡ�3cm �������ؾ��Σ����ڡ�3cm �۵��������ƣ�������ˮ�ף����������� |
Э���������ָ��������ԣ����������� ������ण�100mg��ע�� ����ȣ�10��15mg��ע�� �۵�������10mg���� ��δ�������ʹ��� |
����20.��Ѫ���֪ʶ
|
�������Թ�Ѫ �������� |
�������Թ�Ѫ | ||
|
���幦�ܲ�ȫ |
�ӹ���Ĥ��������ѣ�����ή����ȫ�� | ||
|
�÷���Ⱥ |
��һ��һ�١� ���������ڡ��ഺ�� |
������ |
������ |
|
�ٴ����� |
���˲��� ���˲��� �ӹ��������Ѫ �¾�ʧȥ������ |
�����������¾����� �������̡��¾�Ƶ�� �������С��������� |
����������� �¾����˲��� ���������������ӳ� |
|
������� |
1.�������µ��� 2.��ǰ����Թι���Ϊ�������ӹ���Ĥ |
1.��������˫�� �����������ʱ��� 2.��ǰ����Թι��� ��������Ĥ�������ڷ�Ӧ���� |
1.��������˫�� ���������½����� 2.�¾���5��6��ι����Կɼ�������Ĥ����ʻ����Ĥ |
����21.�վ���ϲ���
������һ�����м������飺���ԡ���ȱվ���
�������ԡ��ơ��м����������
�����ڶ������ơ��м���������飺���ԡ��ӹ��Ավ���
�������ԡ���ȱվ���
������������FSH��LHˮƽ�ⶨ�����ߡ��ѳ��Ավ���
���������ߡ������˷����飻
�������IJ��������˷����飺���ԡ������Ավ���
�������ԡ��������Ավ���
����22.�ӹ���Ĥ��λ֢���ӹ���Ĥ֢�Աȼ���
|
�ӹ���Ĥ��λ֢ |
�ӹ���Ĥ�ټ�֢ | |
|
֢״ |
ʹ�� |
ʹ�������ӹ�����ʷ |
|
���� |
��ǻ�ڡ����������� ��ʹ���������� �ѳ���� |
�ӹ���������Ӳ |
|
������� |
��ǻ�� |
B���������������� |
����23.�ް�����ʴ������̥������̥�ļ���
|
����̥ |
��ʴ������̥ |
��ëĤ�� | |
|
����ʷ |
�� |
����̥ |
�������� |
|
DZ���� |
�� |
6�������� |
12�������� |
|
��ë |
�� |
�� |
�� |
|
����ϸ������ |
����� |
����أ����� |
�أ����� |
|
������� |
��Ĥ�� |
���� |
���� |
|
ת�� |
�� |
�� |
�� |
����24.����������(GDM)����ϡ�
����(1)����24��28�ܿո�Ѫ�Ǽ�飺
������5.1mmol/L�ߡ���ֱ�����ΪGDM������������75gOGTT
����4.4mmol/L��5.1mmol/L�ߡ������ɡ�����75gOGTT
������4.4mmol/L�ߡ��������������ݲ���75gOGTT
����(2)��������������(OGTT)���
�����ո���5.1mmol/L��1Сʱ��10.0mmol/L��2Сʱ��8.5mmol/L
����������һ����������ֵ�������GDM��
����25.�������ܽ�
|
������� |
��˿��ĸ���� |
�����������ף�������Ҫ�� |
ϸ���������� | ||
|
���� |
����ë�γ� |
��˿��ĸ�� |
�Ƽ����½��������Ծ������½� |
��Ⱥʧ���� ��˾����٣���������ֳ | |
|
������ ���� |
pH5.2��6.6 |
pH4.0��4.7 |
pH���� |
pH5.0��5.5 | |
|
���� ;�� |
ֱ�Ӻͼ� �Ӵ�Ⱦ |
����ֱ�Ӽ���� |
������Ⱦ |
������Ⱦ | |
|
�ٴ� ���� |
�״����࣬ϡ����ĭ״���������� |
����������ʹ���״��ʰ�ɫ�����״������ |
�״�ϡ������ɫ��Ѫ��ŧ�ԡ����� |
�״��Ұ���ϡ�������ȳ�ζ���� | |
|
���� �Ĥ |
���ס���Ѫ���ݮ״��� |
�а�ɫĤ״�� ��������Ĥ �������û����� |
����ή��״ ��Ѫ����Ѫ�� |
�����Ĥ��Ѫ | |
|
ʵ�� �Ҽ�� |
���η� |
���η� |
���η� |
����ζ�������ԡ�����ϸ�� | |
|
���� |
������Һ��ϴ������������ȫ���ֲ�ͬʱ��ҩ������ͬ�� |
������Һ��ϴ�� ��������� �����ҩ |
������Һϴ�� С�����Ƽ��ؼ���������ɳ��������ҩ |
������Һ��ϴ��������ȫ���ֲ�ͬʱ��ҩ | |
����26.Ů����ֳϵͳ�����������
|
������ |
��Ĥ�� |
�ѳ����� | |
|
ԭ�� |
���������ܴ̼���HPV |
�Ƽ��ظ߶�Ӱ�� |
�ѳ��������� |
|
ת��;�� |
ֱ������ |
ֱ������ |
ֱ�����ӡ���ǻ��ֲ��ɢ |
|
�ٴ����� |
�Ӵ��Գ�Ѫ |
������������Ѫ |
�������顢��ˮ����Ťת |
|
������� |
ɸ�飺������Ƭ��TCT����������ϸ��ѧ��飻 ���Խ����LSIL/HSIL ȷ���� |
�ֶ���� |
������־���Ƥ����CA125�������������AFP��������ϸ����������Ĥϸ������E�� ��ˮ����ϸ���� ��ǻ����� |





���������ح����"�����ִҵҽʦ����"
��������Ƽ���
����2021�ٴ�����ҽʦ����ģ����������ϰ���ϻ���
��������ҽʦ�ʸ������⼰�𰸻�����ִҵҽʦ�����
����2021�ٴ�����ҽʦ���Կ��Դ�������Խ̲����̲ı䶯
��2021���ٴ�����ҽʦ����Ⱦ�����Դ�����������Ƶ���� (2021-7-19 17:01:47)
��2021���ٴ�����ҽʦ�����Ƽ�������Ƶ�����ټ� (2021-7-19 16:47:12)
��2021���ٴ�����ҽʦ��ҩ��ѧ����̿��� (2021-7-13 17:49:17)
��2021���ٴ�����ҽʦ�����ﻯѧ����̿������ (2021-7-13 17:46:43)
��2021���ٴ�����ҽʦ�����ﻯѧ����̿���(3) (2021-7-13 17:42:40)
��������� ��ģ������


- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10

- �ٴ�ִҵҽʦ������Ŀ����
- ������ѵ
ʵ���ĵ� | �뵳���� | �뵳������ | �뵳־Ը�� | �����Դ� | ת�������� | ˼��㱨 | ���˼��� | ����ģ�� | �������� | �����ƻ� | �����ܽ� | ��������
�������� | �罻���� | ��ҵ���� | �������� | ���� | ʵϰ���� | �����ܽ� | ���ʵ�� | �ĵ���� | ��ְ���� | ���鱨�� | ��ְ����
�������� | ��ͬ���� | �ݽ����� | ����>>
Ӣ��ѧϰ | �������� | �Ķ�д�� | �����Ļ� | ȤζӢ�� | ѧϰ���� | Ӣ�ľ������ | ÿ�տ��� | ����Ӣ�� | �ٶ�Ӣ�� | Ӱ��Ӣ�� | Ӣ�ĸ��� | ����>>
������ȫ | ���� | Сѧ | ���� | ���� | �������� | ���� | ������ Ȥζ���� | ������� | ������ | ������ ˵���� | Ӧ���� | ����� | �����ز� | ���Ծ���
�������� | �������� | ʫ������ | ����֪ʶ | ���� | д��ָ�� | ���ĵ��� | �������� | д������ | �������� | ���Ľ�ѧ | ����>>




